Aktuality
Hodnocení dlouhodobé účinnosti a bezpečnosti fremanezumabu v reálné klinické praxi – studie FRIEND3
.jpg)
Prospektivní multicentrická studie FRIEND3 v trvání 48 týdnů hodnotila účinnost, bezpečnost a snášenlivost fremanezumabu u pacientů s vysoce frekventní epizodickou migrénou nebo s chronickou migrénou s více než třemi selháními předchozí léčby. Výsledky této studie z reálné klinické praxe doložily efektivitu studijní léčby u těchto pacientů, a to i při současném nadužívání medikace a přítomnosti psychiatrických komorbidit [1].
Úvod
Migréna představuje progresivní neurologické onemocnění, které může při absenci léčby nebo při nesprávné terapii přejít do chronické formy [2]. Adekvátní profylaktická léčba doporučovaná u pacientů s alespoň 3–4 invalidizujícími migrenózními dny měsíčně (monthly migraine days, MMD) by měla být dlouhodobá, protože progrese migrény a její chronifikace se vyvíjejí pomalu a provázejí je významné anatomické, fyziologické a biochemické změny v mozku [3,4].
Omezená snášenlivost konvenčních preventivních léčiv (betablokátory, antiepileptika, tricyklická antidepresiva) obvykle omezovala profylaxi migrény pouze na 4–6 měsíců [5]. Dlouhodobou prevenci migrény umožnila léčiva zaměřená na CGRP (calcitonin gene‑related peptide). Doporučení Evropské federace pro bolesti hlavy (European Headache Federation, EHF) [6] je podpořeno prospektivními studiemi, které jsou založeny na reálných datech (real‑world evidence, RWE) a ukazují, že navzdory rychlému nástupu účinku může být odpověď na anti‑CGRP monoklonální protilátky u značné části pacientů s migrénou opožděná (≤ 6 měsíců) nebo velmi opožděná (≤ 12 měsíců) [7,8].
V prospektivní studii z reálné praxe FRIEND2 bylo doloženo, že fremanezumab vedl k ≥ 50% snížení počtu MMD/dnů s bolestí hlavy za měsíc (monthly headache days, MHD) oproti výchozí hodnotě u 75,0 % pacientů s vysoce frekventní epizodickou migrénou (HFEM: ≥ 8 dní/měsíc) a u 72,9 % pacientů s chronickou migrénou (CM) po 24 týdnech. Tento efekt byl doprovázen klinicky významným snížením počtu dnů s migrénou za měsíc, počtu dnů s bolestí hlavy za měsíc, měsíční spotřeby analgetik, intenzity bolesti a míry disability způsobené migrénou [9].
K posouzení, zda dlouhodobá léčba fremanezumabem vede k udržitelnému poměru účinnosti a snášenlivosti také v reálné klinické praxi, byly zhodnoceny jeho účinnost, bezpečnost a snášenlivost po 48 týdnech léčby u pacientů s HFEM nebo CM, kteří prodělali vícečetná terapeutická selhání a vykazovali četné komorbidity [1].
Metody
Prospektivní multicentrická kohortová studie FRIEND3 je součástí projektu I‑NEED (Italian New migrainE Drugs database) a představuje dílčí analýzu v rámci italského registru migrény (I‑GRAINE). Pacienti byli postupně zařazováni ve 26 centrech pro léčbu bolestí hlavy napříč 10 italskými regiony od 28. července 2020. Všem pacientům byl preskribován subkutánně podávaný fremanezumab v měsíční dávce 225 mg nebo v kvartální dávce 675 mg, podle jejich preference, minimálně po dobu 48 týdnů. Vyloučeni byli jedinci, kterým byl aplikován onabotulotoxin A v předchozích 12 týdnech, pacienti s předchozí expozicí anti‑CGRP monoklonálním protilátkám nebo osoby s klinicky významným kardiovaskulárním onemocněním. Během studie nebyla zahájena žádná další profylaktická léčba [1].
Pacienti sledovali počet MMD/MHD, zaznamenávali měsíční užívání analgetik, hodnotili intenzitu bolesti pomocí skóre Numeric Rating Scale (NRS), posuzovali dopad bolesti hlavy pomocí Headache Impact Test (HIT‑6) a míru disability pomocí Migraine Disability Assessment Scale (MIDAS) a zaznamenávali jakékoliv nežádoucí účinky do papírového deníku po celou dobu trvání studie.
Primárním cílovým ukazatelem byla změna počtu MMD u HFEM a počtu MHD u CM ve 45.–48. týdnu ve srovnání s výchozí hodnotou. U pacientů s CM byl použit termín MHD pro označení jakéhokoliv dne, kdy se vyskytla bolest hlavy – byly zde tedy zahrnuty jak dny s migrénou, tak s tenzním typem bolesti hlavy. Tento přístup reflektuje chování pacientů v reálné klinické praxi, kteří často zahajují léčbu při nástupu migrenózní bolesti, i když je ještě klasifikována jako „bolest hlavy“, což může představovat potenciální matoucí faktor při klasifikaci záchvatů [1].
Sekundární cílové ukazatele zahrnovaly změny v měsíčním užívání analgetik; NRS; HIT‑6 ve 45.–48. týdnu oproti výchozí hodnotě; MIDAS ve 36.–48. týdnu oproti výchozí hodnotě; podílu respondérů ≥ 50 %, ≥ 75 % a 100 % ve 48. týdnu u všech pacientů; podílu respondérů ≥ 50 %, ≥ 75 % a 100 % ve 48. týdnu u pacientů s psychiatrickými komorbiditami (úzkost, deprese); podílu respondérů ≥ 50 %, ≥ 75 % a 100 % ve 48. týdnu u pacientů s CM + nadužíváním medikace (medication overuse, MO); podílu respondérů ≥ 50 %, ≥ 75 % a 100 % ve 48. týdnu u pacientů s CM + MO + psychiatrickými komorbiditami [1].
Psychiatrické komorbidity byly identifikovány na základě předchozí diagnózy specialisty, probíhající léčby antidepresivy (s výjimkou amitriptylinu), každodenního užívání anxiolytik nebo na základě kombinace těchto faktorů.
Všichni účastníci poskytli před zařazením do studie písemný informovaný souhlas. Vzhledem k tomu, že někteří pacienti vstoupili do studie později, a nebyli tedy léčeni po dobu 48 týdnů, byla provedena analýza citlivosti k vyloučení možnosti selekčního zkreslení. Tato analýza porovnala výchozí charakteristiky pacientů léčených po celých 48 týdnů s těmi, kteří byli léčeni kratší dobu, aby bylo zajištěno, že se tyto dvě skupiny neliší v žádných prognostických parametrech [1].
Výsledky
Celkem 533 pacientů s migrénou obdrželo alespoň jednu dávku fremanezumabu a bylo zahrnuto do analýzy bezpečnosti (HFEM/CM 173/360; ženy/muži 432/101; věk 48,1 ± 11,8 roku). Z těchto pacientů bylo 130 (HFEM/CM 49/81) léčeno po dobu alespoň 48 týdnů (≥ 12 dávek fremanezumabu) a bylo zahrnuto do analýzy účinnosti [1].
Od výchozí hodnoty do 45.–48. týdne léčba fremanezumabem významně snížila počet MMD o −6,4 ± 4,4 u HFEM (p < 0,001) a MHD o −14,5 ± 6,9 u CM (p < 0,001), graf 1A [1]. Ve stejném časovém období léčba fremanezumabem redukovala u pacientů s HFEM měsíční spotřebu analgetik (graf 1B) o 6,0 ± 9,6, skóre NRS o 3,4 ± 2,2, HIT‑6 o 16,9 ± 9,2 a MIDAS o 50,4 ± 35,2 (p < 0,001). Podobně u pacientů s CM vedl fremanezumab ke snížení měsíční spotřeby analgetik o 16,5 ± 8,9, skóre NRS o 3,4 ± 2,2, HIT‑6 o 17,9 ± 11,9 a MIDAS o 76,6 ± 62,7 (p < 0,001), graf 1C–E [1].
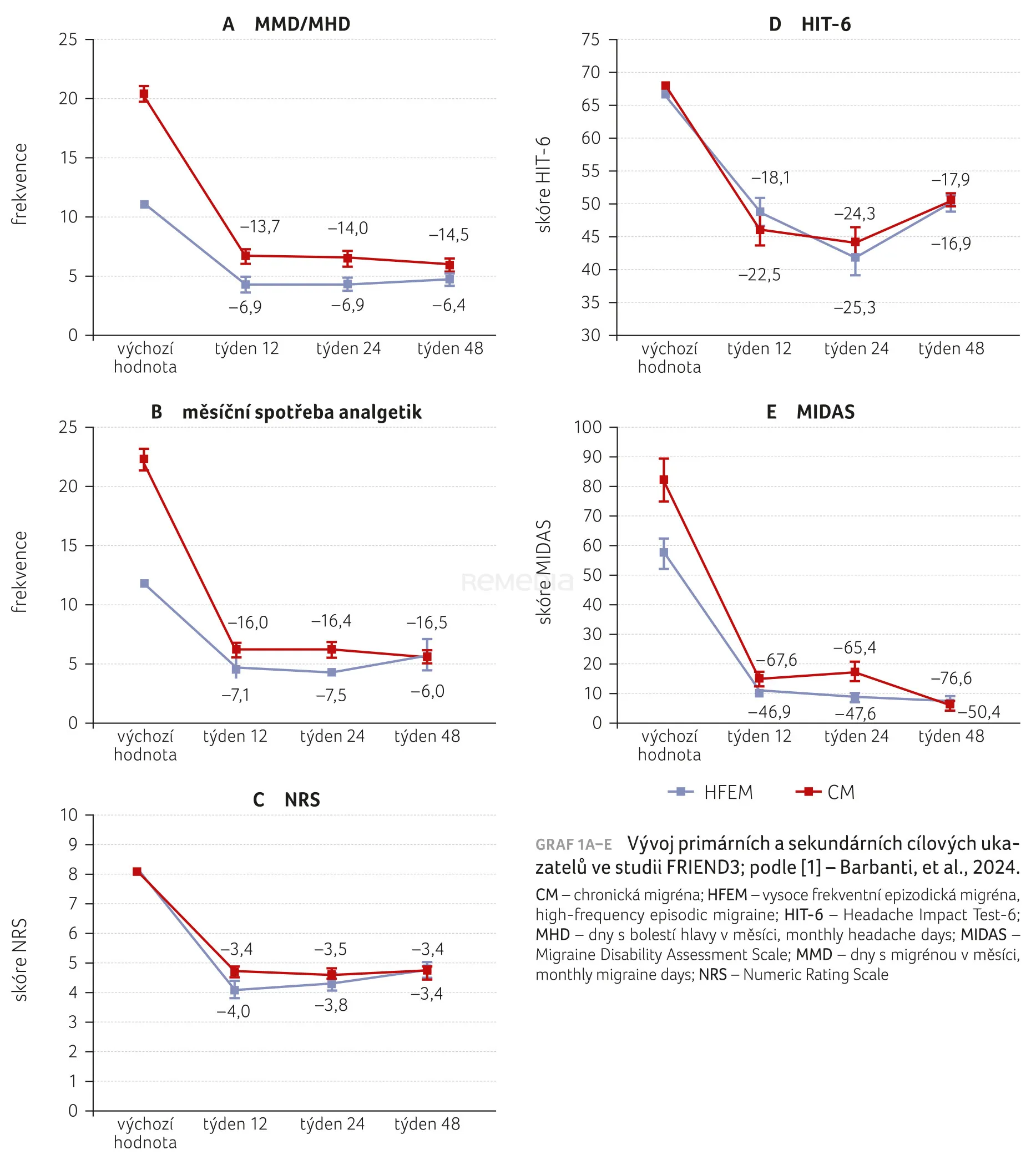
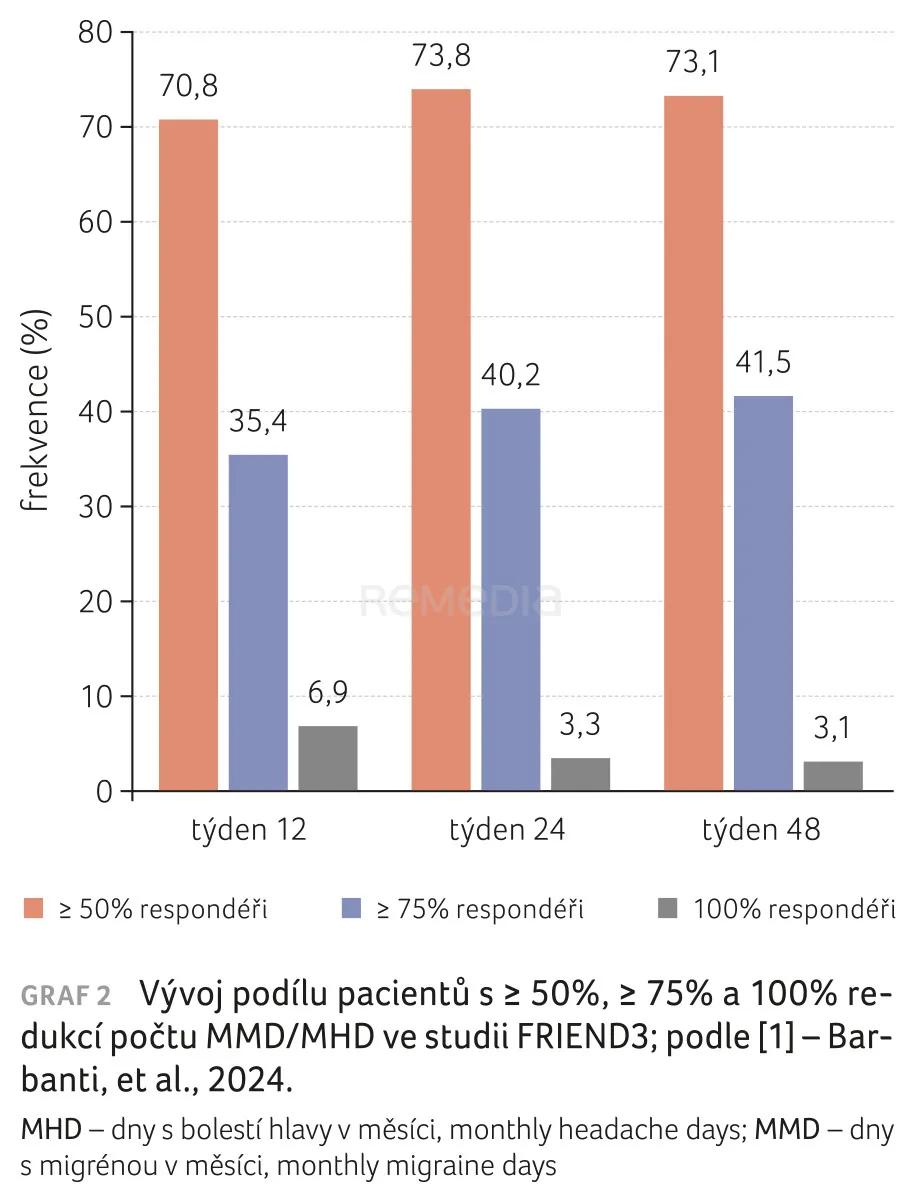
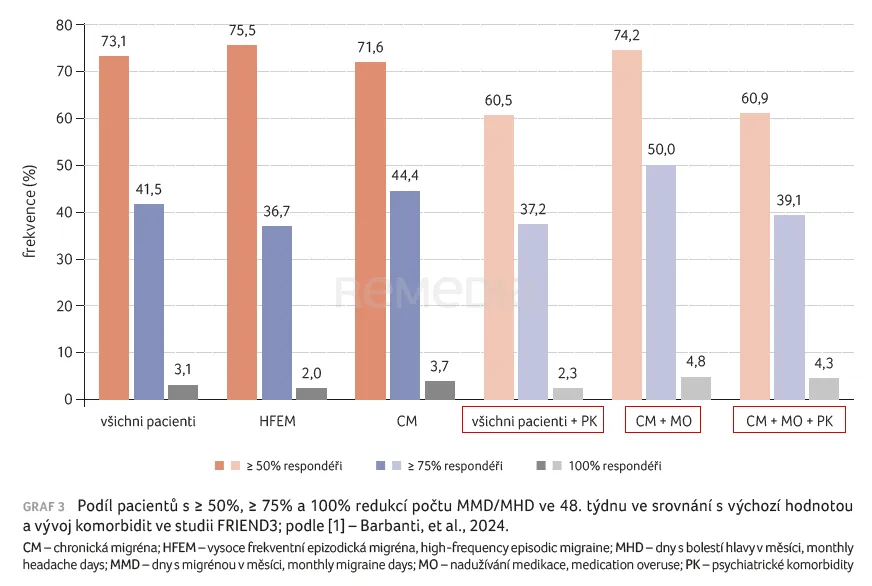
Ve 48. týdnu byly podíly respondérů ≥ 50 %, ≥ 75 % a 100 % následující (graf 2, 3) [1]:
- HFEM: 75,5 %, 36,7 % a 2 %;
- CM: 71,6 %, 44,4 % a 3,7 %;
- pacienti s psychiatrickými komorbiditami (43/130): 60,5 %, 37,2 % a 2,3 %;
- CM s MO (62/81): 74,2 %, 50 % a 4,8 %;
- CM s MO a psychiatrickými komorbiditami (23/81): 60,9 %, 39,1 % a 4,3 %.
Ve 48. týdnu činil podíl pacientů, u nichž došlo k remisi z MO na normální užívání, 96,6 %, a podíl pacientů, u nichž došlo k přechodu z CM na epizodickou migrénu (EM), 93,8 %.
Nežádoucí účinky vzniklé během léčby (treatment‑emergent adverse events, TEAE) se vyskytly u 3,9 % (21/533) pacientů v bezpečnostní populaci a u 7,8 % (6/130) pacientů léčených po dobu alespoň 48 týdnů. Všechny TEAE byly hodnoceny jako mírné a přechodné a žádný pacient léčbu nepřerušil z jakéhokoliv důvodu. Pacienti si udrželi nezměněný preventivní režim [1].
Diskuse
Prospektivní multicentrická studie FRIEND3 založená na RWE rozšiřuje poznatky ze 24týdenní studie FRIEND2 a ukazuje, že léčba fremanezumabem vede během 48 týdnů k významnému snížení frekvence migrény, spotřeby analgetik, intenzity bolesti a disability související s migrénou u populace nemocných s HFEM nebo CM, kteří prodělali alespoň tři selhání léčby a často trpí komorbiditami (47,7 %), převážně psychiatrickými (33,1 %) [1].
Ve 48. týdnu dosáhly ≥ 50% odpovědi tři čtvrtiny léčených pacientů (73,1 %), přičemž 41,5 % bylo klasifikováno jako superrespondéři (≥ 75% odpověď) a 3,1 % jako absolutní respondéři na fremanezumab (100% odpověď). Významná klinická odpověď i „superodpověď“ byly pozorovány rovněž u pacientů s psychiatrickými komorbiditami, MO nebo obojím.
Navíc téměř všichni pacienti s MO přešli do stavu bez nadužívání (96,6 %) a pacienti s CM přešli do epizodické formy (93,8 %) po jednom roce léčby. Terapie byla dobře tolerována, bez výskytu bezpečnostních problémů v průběhu sledování [1].
Fremanezumab, humanizovaná monoklonální protilátka selektivně cílená na CGRP dráhu, prokázal v randomizovaných kontrolovaných studiích rychlou účinnost, bezpečnost a dobrou snášenlivost v prevenci migrény bez ohledu na předchozí selhání léčby, MO či psychiatrické komorbidity [10–12]. Jeho účinky jsou dlouhodobě udržitelné. V multicentrické randomizované klinické studii hodnotící 1 890 pacientů s CM nebo EM vedla léčba fremanezumabem k trvalému zlepšení až po dobu jednoho roku v parametru MMD (kvartální/měsíční −5,2/−5,1), MHD (−7,2/−8,0), počtu dnů s užitím akutní medikace (EM −4,6/−4,3; CM −6/−6,2), skóre HIT‑6 (CM −7,8/−8,4) a MIDAS (EM −26,0/−27,4) [13]. Tato studie zaznamenala nežádoucí účinky související s léčbou u 54–59 % pacientů, přičemž závažné nežádoucí účinky byly velmi vzácné (5–7 %) a ukončení léčby z důvodu nežádoucích účinků se vyskytlo u 3–5 % pacientů.
Poměr účinnosti a snášenlivosti fremanezumabu se po jednom roce ve studii FRIEND3 jeví dokonce příznivější než v randomizované klinické studii. Konkrétně bylo zaznamenáno výraznější snížení počtu MMD (−6,4), MHD (−14,5), skóre HIT‑6 (HFEM/CM −16,9/−17,9) a MIDAS (HFEM/CM −50,4/−76,6). Rovněž byly zjištěny vyšší podíly respondérů ≥ 50 % ve srovnání s randomizovanou klinickou studií (CM 71,4 % vs. 53–57 %; EM 75,5 % vs. 66–68 %). Byl doložen také nižší výskyt TEAE (7,8 % vs. 54–59 %), bez závažných nežádoucích účinků a bez ukončení léčby z důvodu TEAE [13].
Účinnost anti‑CGRP monoklonálních protilátek v RWE je vyšší než účinnost zaznamenaná v randomizovaných klinických studiích [9,14–18]. Autoři publikace vyslovují hypotézu, že pacienti v reálné klinické praxi mohou vykazovat vyšší aktivitu CGRP v důsledku vyšší frekvence migrény a přítomnosti depresivních komorbidit, jež jsou spojeny se zvýšenými hodnotami CGRP v plazmě nebo mozkomíšním moku [17,18]. To by mohlo přispět ke zvýraznění terapeutického účinku anti‑CGRP léčiv. Byl pozorován také nižší výskyt nežádoucích účinků než v randomizovaných klinických studiích a žádný pacient nepřerušil léčbu z důvodu nízké snášenlivosti nebo nedostatečné účinnosti. Možným vysvětlením tohoto rozdílu je, že pacienti ve studii FRIEND3 mohli podhodnotit a nedostatečně hlásit mírné TEAE vzhledem ke své předchozí zkušenosti s vícečetnými selháními léčby (v průměru 4,3). Navíc odhalení TEAE v RWE studiích může být méně důsledné než v randomizovaných studiích.
Zatímco konvenční profylaxe často selhává u pacientů s migrénou a psychiatrickými komorbiditami, výsledky studie FRIEND3 zvýrazňují efektivitu fremanezumabu u této obtížně léčitelné populace, která tvořila třetinu (33,1 %) souboru. Přibližně 60 % těchto pacientů dosáhlo ≥ 50% odpovědi a asi 40 % dosáhlo ≥ 75% odpovědi. Uvedené výsledky jsou v souladu s randomizovanou klinickou studií UNITE, která prokázala klinicky významné snížení počtu MMD/MHD po léčbě fremanezumabem u pacientů s migrénou a komorbidní depresivní poruchou [19]. Účinnost fremanezumabu u těchto pacientů může být alespoň částečně vysvětlena předpokládanou rolí CGRP v patofyziologii deprese [18].
Studie FRIEND3 má svoje limitace. Byla zaměřena výhradně na pacienty s HFEM nebo CM odeslané do specializovaných center, čímž byli vyloučeni nemocní s nižší frekvencí migrény. Dále pacienti používali papírové deníky místo elektronických. V neposlední řadě je třeba vzít v úvahu otevřené uspořádání studie, které může částečně ovlivnit její výsledky.
Hlavními silnými stránkami studie jsou její prospektivní multicentrické uspořádání a rozsáhlý geograficky reprezentativní soubor pacientů. Data byla navíc sbírána vyškolenými specialisty prostřednictvím osobních rozhovorů za použití jednotného webového polostrukturovaného dotazníku.
Závěr
Dlouhodobá (jednoletá) preventivní léčba fremanezumabem je vysoce účinná a velmi dobře tolerovaná v reálné klinické populaci pacientů s vysoce frekventní epizodickou migrénou nebo chronickou migrénou, kteří prodělali více než tři terapeutická selhání. Rychlé a dlouhodobé snížení frekvence migrény, spotřeby analgetik, intenzity bolesti a disability, stejně jako přechod z nadužívání medikace k normálnímu stavu a od chronické migrény na epizodickou formu, nastalo již během prvního měsíce sledování a přetrvalo po celé 48týdenní období léčby. Tyto přínosy jsou pozorovány bez ohledu na přítomnost nadužívání medikace nebo psychiatrických komorbidit.
Redakčně zpracovala PhDr. Nikola Homolová Richtrová. Vyšlo v Remedia 2026; 36, číslo 2/2026
Literatura
[1] Barbanti P, Egeo G, Proietti S, et al. Assessing the Long‑Term (48‑Week) Effectiveness, Safety, and Tolerability of Fremanezumab in Migraine in Real Life: Insights from the Multicenter, Prospective, FRIEND3 Study. Neurol Ther 2024; 13: 611–624.
[2] Andreou AP, Edvinsson L. Mechanisms of migraine as a chronic evolutive condition. J Headache Pain 2019; 20: 117.
[3] Rattanawong W, Rapoport A, Srikiatkhachorn A. Neurobiology of migraine progression. Neurobiol Pain 2022; 9: 100094.
[4] Ashina M, Buse DC, Ashina H, et al. Migraine: integrated approaches to clinical management and emerging treatments. Lancet 2021; 397: 1505–1518.
[5] Hepp Z, Bloudek LM, Varon SF. Systematic review of migraine prophylaxis adherence and persistence. J Manag Care Pharm 2014; 20: 22–33.
[6] Sacco S, Amin FM, Ashina M, et al. European Headache Federation guideline on the use of monoclonal antibodies targeting the calcitonin gene related peptide pathway for migraine prevention – 2022 update. J Headache Pain 2022; 23: 67.
[7] Barbanti P, Aurilia C, Egeo G, et al. Late response to anti‑CGRP monoclonal antibodies in migraine: a multicenter, prospective, observational study. Neurology 2023; 101: 482–488.
[8] Barbanti P, Aurilia C, Egeo G, et al. Ultra‑late response ([24 weeks) to anti‑CGRP monoclonal antibodies in migraine: a multicenter, prospective, observational study. J Neurol 2024; 271: 2434–2443.
[9] Barbanti P, Egeo G, Aurilia C, et al. Early and sustained efficacy of fremanezumab over 24‑weeks in migraine patients with multiple preventive treatment failures: the multicenter, prospective, real‑life FRIEND2 study. J Headache Pain 2023; 24: 30.
[10] Dodick DW, Silberstein SD, Bigal ME, et al. Effect of fremanezumab compared with placebo for prevention of episodic migraine: a randomized clinical trial. JAMA 2018; 319: 1999–2008.
[11] Silberstein SD, Dodick DW, Bigal ME, et al. Fremanezumab for the preventive treatment of chronic migraine. N Engl J Med 2017; 377: 2113–2122.
[12] Ferrari MD, Diener HC, Ning X, et al. Fremanezumab versus placebo for migraine prevention in patients with documented failure to up to four migraine preventive medication classes (FOCUS): a randomised, double‑blind, placebo‑controlled, phase 3b trial. Lancet 2019; 394: 1030–1040.
[13] Goadsby PJ, Silberstein SD, Yeung PP, et al. Longterm safety, tolerability, and efficacy of fremanezumab in migraine: a randomized study. Neurology 2020; 95: e2487–e2499.
[14] Barbanti P, Egeo G, Aurilia C, et al. Fremanezumab in the prevention of high‑frequency episodic and chronic migraine: a 12‑week, multicenter, real‑life, cohort study (the FRIEND study). J Headache Pain 2022; 23: 46.
[15] Barbanti P, Aurilia C, Egeo G, et al. Erenumab in the prevention of high‑frequency episodic and chronic migraine: erenumab in real life in Italy (EARLY), the first Italian multicenter, prospective real‑life study. Headache 2021; 61: 363–372.
[16] Vernieri F, Altamura C, Brunelli N, et al. Galcanezumab for the prevention of high frequency episodic and chronic migraine in real life in Italy: a multicenter prospective cohort study (the GARLIT study). J Headache Pain 2021; 22: 35.
[17] Cernuda‑Morollón E, Larrosa D, Ramón C, et al. Interictal increase of CGRP levels in peripheral blood as a biomarker for chronic migraine. Neurology 2013; 81: 1191–1196.
[18] Mathe AA, Agren H, Lindstrom L, Theodorsson E. Increased concentration of calcitonin gene‑related peptide in cerebrospinal fluid of depressed patients. A possible trait marker of major depressive disorder. Neurosci Lett 1994; 182: 138–142.
[19] Lipton R, Ramirez Campos V, Roth‑Ben Arie Z, et al. Efficacy of fremanezumab treatment in reducing monthly migraine days in patients with migraine and major depressive disorder: results from the UNITE study. In: American Headache Society 65th Annual Scientific Meeting June 15–18, 2023 Austin, TX, United States P‑231.
AJO-CZ-00440


